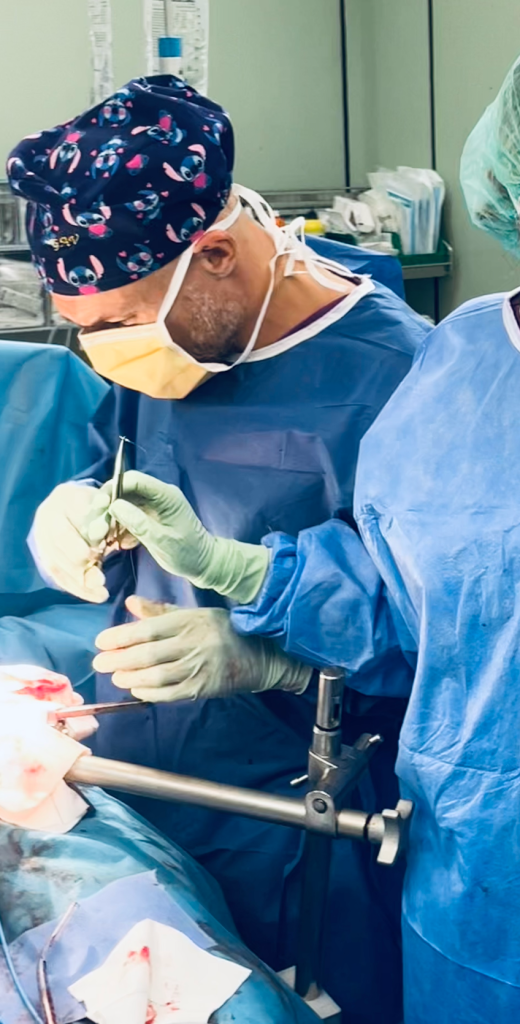
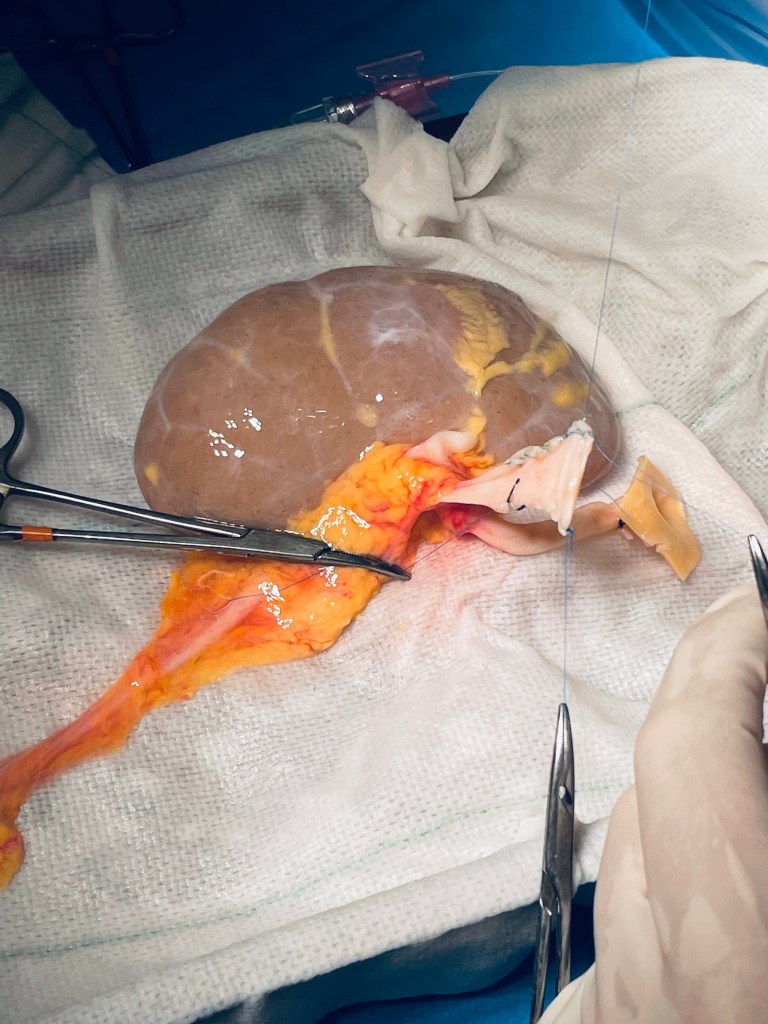
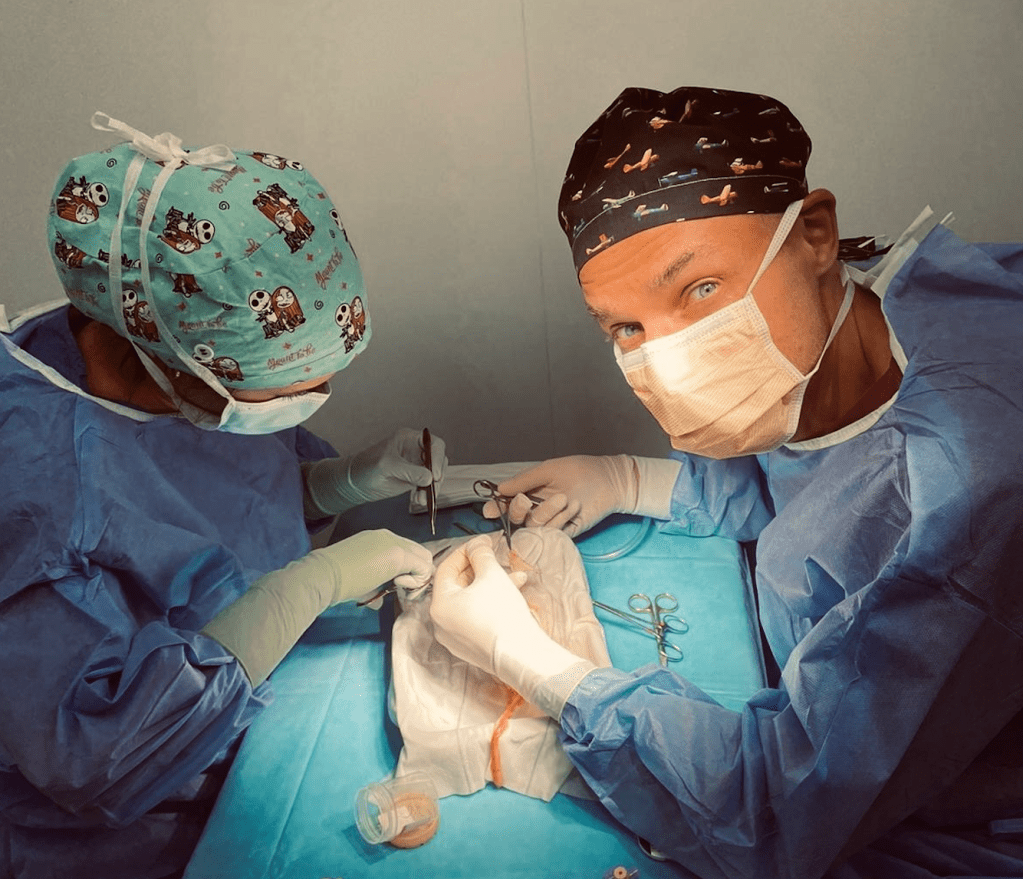
En nuestro centro realizamos aproximadamente 150 trasplantes renales al año, tanto de donante fallecido como vivo, operando de día y de noche para garantizar la máxima disponibilidad y optimizar la viabilidad de los injertos en un entorno de alta complejidad y urgencia. Esta elevada actividad nos posiciona como uno de los programas más consolidados de España y Europa, con énfasis en técnicas avanzadas y resultados funcionales superiores.
Breve historia
Los inicios se remontan a principios del siglo XX con experimentos en animales: en 1902, Emerich Ullmann realizó el primer autotrasplante exitoso de riñón en perros, y Alexis Carrel desarrolló técnicas de anastomosis vascular (Premio Nobel 1912). Los primeros intentos humanos fueron xenotrasplantes (ej. riñón de cerdo en 1906 por Mathieu Jaboulay) y alotransplantes fallidos por rechazo, como el de Yuri Voronoy en 1933 (primer riñón humano de donante fallecido, aunque sin éxito duradero).En 1950, Richard Lawler realizó un trasplante en EE.UU. con supervivencia temporal.

El hito clave llegó el 23 de diciembre de 1954: Joseph Murray (Premio Nobel 1990) trasplantó con éxito un riñón entre gemelos idénticos en el Hospital Brigham de Boston, evitando el rechazo gracias a la compatibilidad genética.
En 1951, René Kuss estandarizó la técnica quirúrgica actual (riñón en fosa ilíaca con anastomosis a vasos ilíacos y ureterovesical). Desde los años 60, con inmunosupresores como azatioprina y, especialmente, ciclosporina A (años 80), se expandió el uso de donantes fallecidos y no relacionados, convirtiéndolo en rutina.
Actualidad 2025-2026
En la actualidad, el trasplante renal es una práctica consolidada y segura, con supervivencia al año >94-95% para el paciente y >90% para el injerto en muchos centros. Avances clave incluyen:
Técnicas mínimamente invasivas: Nefrectomía robótica/laparoscópica en donantes vivos (menor morbilidad) y trasplante asistido por robot en receptores (precisión vascular, menos complicaciones, recuperación más rápida; especialmente útil en obesos o casos complejos).
Programas de alto riesgo: Trasplantes ABO-incompatibles (con desensibilización y mejores resultados que algunos programas de donación cruzada en estudios recientes), hiperinmunizados (ej. PATHI en España con >1.200 trasplantes en 10 años) y donantes con criterios expandidos o tras parada cardiorrespiratoria (25-30% de donaciones renales).
Inmunosupresión personalizada: Regímenes con menor toxicidad, vigilancia de rechazo crónico y enfoques para tolerancia inmunológica.
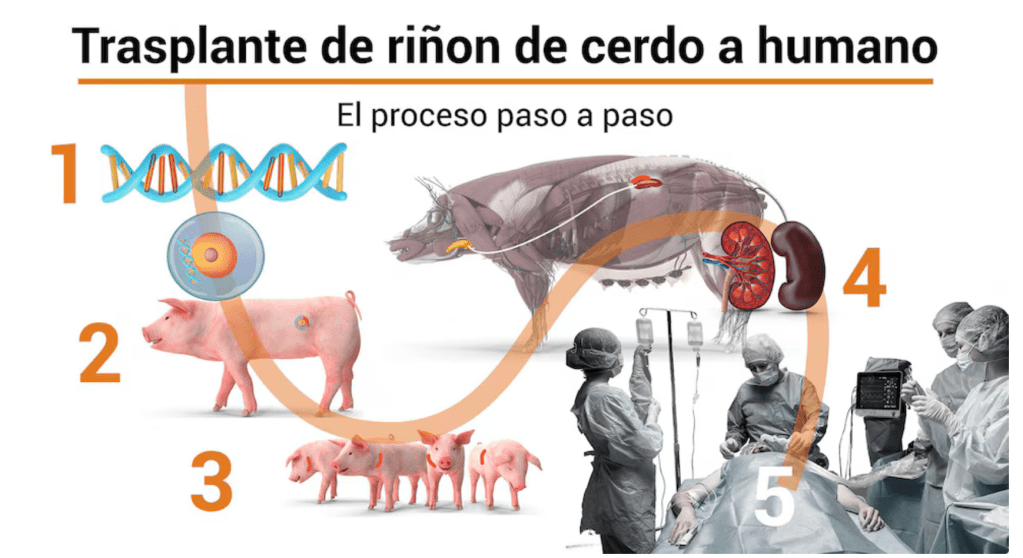
Xenotrasplante y bioingeniería: Progresos en riñones de cerdo genéticamente modificados (ensayos clínicos FDA en 2025; casos con supervivencia >200 días en humanos). Avances en organoides renales 3D y conversión enzimática de grupo sanguíneo para órganos.
Actividad global: Países líderes como España mantienen tasas récord ( >6.300 trasplantes totales en 2025, con >3.900 renales; >50 donantes p.m.p.). En EE.UU., >27.000 trasplantes renales en 2025 (récords en centros como Emory con 591). Listas de espera persisten, pero aumentan donaciones vivas y optimización de órganos.
El futuro se orienta a minimizar rechazo crónico, aumentar donación (incluyendo IA para matching), prolongar supervivencia del injerto y explorar órganos bioartificiales o xenoinjertos para eliminar listas de espera.